I surreni sono due ghiandole poste al di sopra dei reni.
Normalmente sono piccole ed hanno la forma di un berretto frigio (il copricapo della Rivoluzione Francese).
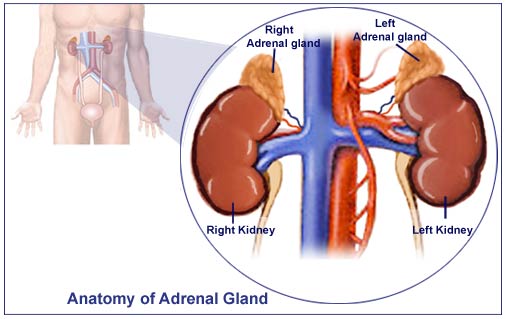
Sono la sede di produzione di quattro tipi di ormoni molto importanti: glucocorticoidi, mineralcorticoidi, ormoni sessuali, catecolamine.
Ciascuno di questi gruppi di ormoni viene prodotto in una sede specifica all’interno della ghiandola e da cellule specializzate, disposte a strati concentrici.
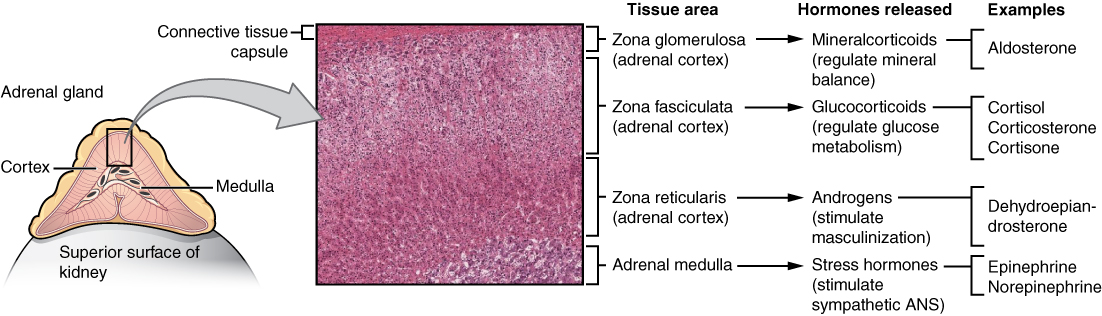
Può capitare che uno o più di questi gruppi di cellule specializzate cresca in modo autonomo e produca una quantità eccessiva di ormoni: questo fatto procura sintomi particolari, a seconda del tipo di ormone prodotto in eccesso.
Quando la crescita di cellule specializzate interessa in modo uniforme tutto il surrene (o entrambi), si parla di iperplasia surrenalica. Questa malattia non è un tumore, anche se dà sintomi gravi.
Se, invece, le cellule crescono in un punto preciso, creano una massa di forma sferica, che, quando è benigna (come avviene quasi sempre) è detta “adenoma”.
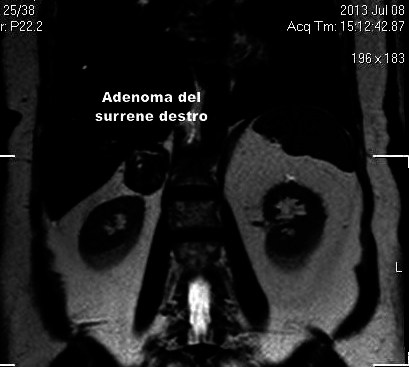
A seconda dell’ormone prodotto in eccesso, l’adenoma del surrene provoca malattie diverse.
Sindrome di Cushing, quando produce cortisolo.
Iperaldosteronismo primario (o Morbo di Conn), quando produce aldosterone.
Sindrome adrenogenitale (ne esistono alcune varietà), quando produce ormoni sessuali.
Feocromocitoma, quando produce adrenalina e nor-adrenalina: in questo caso l’adenoma deriva dalla parte più interna, cioè dalla midollare del surrene.
Può capitare, anche, che un gruppo di cellule di un surrene cresca più o meno rapidamente, perdendo, però, la capacità di produrre ormoni: in questi casi, la scoperta avviene per caso, mentre si fanno esami (ecografia, TAC, RMN) per motivi del tutto diversi. Si parla allora di “incidentalomi”, cioè masse del surrene di riscontro casuale, che non danno segno di sé.
Qualche volta questi incidentalomi possono essere in realtà metastasi di tumori maligni di altri organi (colon, polmone, mammella), di cui non si conosceva l’esistenza.
Sia le masse che producono ormoni, sia quelle che non li producono sono benigne nella maggior parte dei casi. Tuttavia, in una piccola percentuale, possono essere veri e propri tumori maligni. Di solito, il rischio di trasformazione maligna aumenta con l’aumentare delle dimensioni del tumore.
Esistono criteri precisi per prevedere la malignità di un tumore delle ghiandole surrenaliche prima dell’intervento di asportazione: l’agoaspirato o l’agobiopsia sono indicati molto raramente.
Un caso a parte è rappresentato dai feocromocitomi, cioè i tumori che producono adrenalina e nor-adrenalina: sono definiti tumori a comportamento incerto, perché la loro classificazione è difficile anche al microscopio. Provocano crisi di ipertensione molto pericolose e difficili da controllare.
L’intervento chirurgico
Quasi sempre una massa surrenalica richiede l’asportazione chirurgica: la decisione viene presa dopo uno studio attento a cui partecipano diversi specialisti (endocrinologo, cardiologo, radiologo, nefrologo, anestesista, chirurgo). Lo studio preliminare è necessario, perché la produzione eccessiva di ormoni crea uno squilibrio nell’organismo del paziente, che deve essere bilanciato con farmaci prima, durante e dopo l’intervento chirurgico, per evitare ripercussioni improvvise e negative.
Al paziente è richiesta una collaborazione attenta, nell’interesse della sua salute, anche se talvolta può avere l’impressione che “si perda tempo”. Una preparazione ottimale aiuta ad evitare complicanze fastidiose e, qualche volta, pericolose.
L’intervento di asportazione di una massa surrenalica richiede quasi sempre il sacrificio di tutto il surrene interessato. Perciò si parla di surrenectomia.
L’intervento viene effettuato di regola per via laparoscopica. L’anestesia è generale.
Una telecamera viene introdotta nell’addome del paziente attraverso una piccola incisione. Altre due o tre incisioni consentono l’introduzione degli strumenti necessari per l’intervento.
Una volta terminato l’intervento, può essere consigliabile una breve degenza postoperatoria nel reparto di terapia intensiva, per assicurare il graduale riequilibrio delle funzioni governate dagli ormoni in eccesso prodotti dal surrene asportato. Normalmente questo “passaggio” si esaurisce in poche ore e costituisce la regola per i feocromocitomi.
La degenza dopo l’intervento laparoscopico può variare da due a quattro giorni. Il dolore postoperatorio è minimo e viene eliminato con farmaci analgesici.
Dopo la dimissione, il paziente viene riaffidato allo specialista endocrinologo per il necessario follow-up.
I casi in cui non è possibile l’intervento laparoscopico sono realmente pochi: quando vi sia il sospetto o la certezza che si tratti di un adenocarcinoma con interessamento dei tessuti vicini, quando siano stati eseguiti in precedenza interventi chirurgici addominali che abbiano lasciato aderenze interne eccessivamente tenaci, oppure quando le dimensioni della massa da asportare siano eccessive. In questi casi si ricorre all’intervento a cielo aperto (in gergo: laparotomico).
Fonti principali:
http://lnx.endocrinologiaoggi.it/2011/06/surrene/
http://www.nichd.nih.gov/health/topics/adrenalgland